大阪公立大学 准教授 田中寛之
大阪公立大学 大学院生 天眞正博
2025.06.25(水)
はじめに
高齢者介護の現場で頻繁に見られる事故の一つが「転倒」です。転倒は寝たきりの原因にもなり得る重大なリスクであり、介護職にとってはその予防が重要な課題です。転倒を考える際に注目したいのが、「視力」と「聴力」という感覚機能です。これらの低下は、移動能力や周囲の環境の認識に大きな影響をおよぼし、転倒の危険を高める要因となります。
視力の低下と転倒(図1)
視力は、周囲の障害物や段差、床の濡れなどの危険を認識するうえで欠かせない感覚です。高齢になると白内障や緑内障などの目の疾患が増え、視野が狭くなったり、見えにくくなったりします。その結果、つまずきや足元の認識不良が起こりやすくなり、転倒へとつながります。
また、明暗の変化に対応しにくくなることも視力低下の特徴です。例えば、明るい廊下から薄暗いトイレに入る際など、目が順応しにくいためバランスを崩す危険性があります。

(図1)
聴力の低下と転倒(図2)
一方、聴力の低下は一見関係がなさそうですが、見逃せない要因の一つです。耳は「音を聞く」だけでなく、実は「体のバランスを取る」平衡感覚の役割も果たしています。加齢とともに衰えると、体の位置や動きを正確に感知できなくなり、ふらつきやめまいが生じやすくなります。
さらに、周囲の音が聞こえにくくなることで、背後から近づく人や車いすなどに気づけず、不意に職員から声をかけられて驚き、バランスを崩し転倒してしまうおそれもあります。複数の会話やテレビの音が混ざる環境では、注意力も分散しやすくなるため注意が必要です。

(図2)
転倒予防のためにできること(図3)
まず大切なのは、視力や聴力の低下にいち早く気づくことです。高齢になれば視力や聴力の低下を周囲の人が「認知機能の低下」と誤解することがあるため、定期的な眼科や耳鼻科の受診を勧め、眼鏡や補聴器の使用を拒まないように支援する姿勢が求められます。
特に、日本では、諸外国と比べて補聴器の使用率が低いとも言われています。「見えない・聞こえない」ことは、本人にとっても不安を高める要因となるため、職員による安心感のあるコミュニケーションが重要です。
環境整備も効果的です。段差の解消や照明の工夫、手すりの設置など、視力や聴力の低下を補う住環境の整備は、安全な移動を助けます。特に夜間の転倒が多いため、足元灯やセンサーライトの活用は有効です。床に物を置かない整理整頓も、視力低下のある高齢者にとっては重要な支援です。
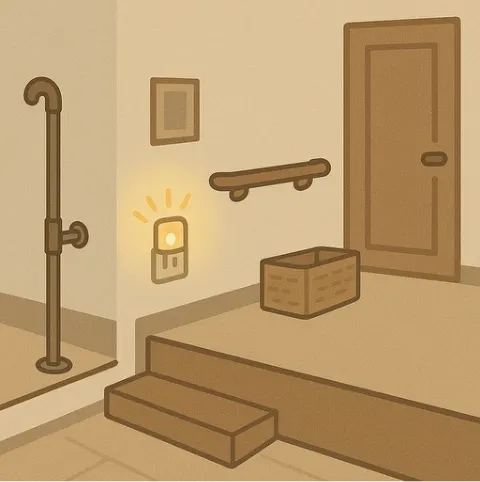
(図3)
さらに、バランス感覚を養う運動やリハビリも転倒予防に有効です。筋力を鍛えることで、視覚や聴覚に頼らなくてもある程度の安定性を保つことができ、転倒のリスクを減らすことにつながります。たとえば、椅子に座って行う体操や、手すりを使った立位保持訓練などは、安全性を確保しながら継続しやすい方法です。
最後に
介護職として、身体的な変化に敏感であることはもちろん、感覚機能の変化にも目を向ける必要があります。視力や聴力の変化は一見すると見逃されがちですが、転倒といった重大な事故を未然に防ぐうえで非常に重要な視点です。
利用者の安全と安心を守るために、日々の観察とコミュニケーションを通じて、些細な「見えにくさ」「聞こえにくさ」に気づく視点が、介護の質を大きく左右します。

田中寛之(Tanaka Hiroyuki)
大阪公立大学 医学部 リハビリテーション学科 作業療法学専攻 准教授
高齢者・認知症の人の認知機能や生活行為などの医療・介護現場での臨床と研究に従事。
2020年より、弊社と認知症グッドプラクティスシステムの共同研究開発を実施中。

天眞正博
大阪公立大学大学院 リハビリテーション学研究科 大学院生






